Enfermedad periodontal explicada para la farmacia
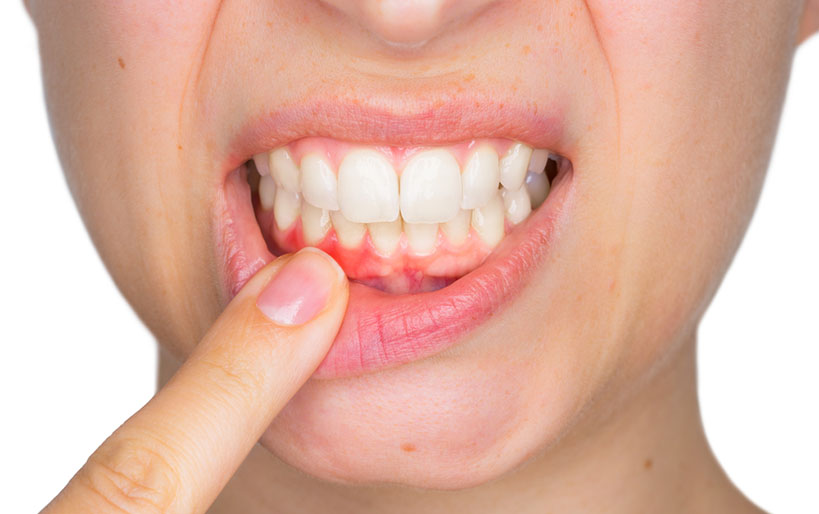
Las enfermedades periodontales, también conocidas como enfermedades de las encías, son patologías infecciosas crónicas que afectan al periodonto y provocan su inflamación y/o posterior destrucción.
El periodonto es el conjunto de tejidos que sujetan y protegen a los dientes. Está compuesto de los siguientes tejidos: encía, ligamento periodontal, cemento y hueso alveolar
Las enfermedades periodontales se dividen, fundamentalmente, en gingivitis y periodontitis. En España, según el estudio de Carasol et al. 2016, la prevalencia de estas patologías en población adulta trabajadora es del 56% para gingivitis y del 38% para periodontitis. De acuerdo con este estudio, tan solo el 6% de la población adulta trabajadora española tiene las encías sanas. En la mayoría de los casos, el origen de las enfermedades periodontales está en la acumulación de placa bacteriana sobre el diente, especialmente en la zona interdental o en el margen entre encía y diente. Esta acumulación provoca una respuesta inflamatoria: la gingivitis.
Gingivitis
La gingivitis es la enfermedad infecciosa (originada en la mayoría de los casos por la placa bacteriana) que provoca la inflamación, enrojecimiento y sangrado de las encías sin que haya destrucción de los tejidos de soporte del diente. Aunque pueda parecer habitual durante el cepillado, el sangrado de las encías no es normal y es signo de gingivitis.
Existen determinados factores que aumentan el riesgo de padecer gingivitis:
– Usar ortodoncia
– Variaciones hormonales (embarazo, menopausia, etc.)
– Algunas enfermedades sistémicas (diabetes)
– El estrés
– Determinados fármacos (fenitoína, ciclosporina, nifedipino)
La gingivitis es una patología reversible. Si se elimina el factor causal (normalmente, la placa bacteriana), se puede recuperar la salud de las encías a su nivel original. Para ello, es fundamental:
-Extremar la higiene bucal. Se recomienda usar formulaciones específicas para el cuidado de las encías e incidir especialmente en la realización de la higiene interdental diaria.
-Revisar el estado de la salud de las encías en la clínica dental.
-Realizar una profilaxis para eliminar el cálculo, que es la placa bacteriana que se ha endurecido y no podemos eliminar con la higiene bucal (vulgarmente se conoce como sarro).
Con el tiempo, si la gingivitis no es tratada y existe predisposición genética, puede evolucionar a periodontitis, la forma destructiva dentro de las enfermedades periodontales.
Periodontitis
La periodontitis es la enfermedad infecciosa crónica causada por la acumulación de placa bacteriana en la parte interna de las encías. Esto provoca su inflamación y la posterior destrucción de los tejidos periodontales (hueso y ligamento periodontal). Los principales signos de la patología, además de la inflamación y el sangrado, son la destrucción del tejido conectivo, del ligamento periodontal y del hueso alveolar, que provocan recesiones gingivales (la encía se desplaza y los dientes parecen “más largos”), movilidad dental, pérdida de hueso y, a la larga, posible pérdida del diente.
El paso de gingivitis a periodontitis se debe, principalmente, a la evolución de la placa bacteriana y su consiguiente respuesta inflamatoria. A esto se suma la confluencia de otros factores de riesgo. Hay que tener en cuenta que se necesita una predisposición genética para desarrollar periodontitis: hay personas que pueden tener gingivitis toda la vida, sin llegar a evolucionar nunca a periodontitis. Aunque existen otros factores de riesgo además de la genética:
- Tabaco: los fumadores tienen entre 5 y 20 veces más riesgo de desarrollar periodontitis. El tabaco acelera la destrucción periodontal y enmascara los signos de la enfermedad, por lo que puede progresar sin que el paciente lo perciba.
- Diabetes: la diabetes y la enfermedad periodontal tienen una relación bidireccional. Los diabéticos tienen hasta 4 veces más riesgo de desarrollar periodontitis. Por su parte, los individuos con periodontitis avanzada tienen 3,5 veces más riesgo de desarrollar diabetes y sus complicaciones.
- Osteoporosis y/o estrés: aceleran la destrucción periodontal y dificultan la reparación de los tejidos.
La periodontitis, además de tener consecuencias nefastas para la salud bucal como son la pérdida de dientes, puede afectar también a nivel sistémico. De hecho, existe evidencia científica de la relación entre la periodontitis y más de 50 patologías como diabetes, enfermedades cardiovasculares ateroescleróticas, alteraciones del embarazo, artritis reumatoide, disfunción eréctil o enfermedades respiratorias graves (neumonía bacteriana, EPOC, etc.).
A diferencia de la gingivitis, la periodontitis es irreversible, puesto que el tejido destruido no se recupera de forma natural. Tan solo sería posible con técnicas quirúrgicas de regeneración o injertos. Resulta de vital importancia, en pacientes con periodontitis, tratar la patología lo antes posible para frenar la pérdida de tejido y tratar de conservar los dientes.
El tratamiento de la periodontitis se realiza en la clínica dental y consiste en la eliminación mecánica de la placa bacteriana y del cálculo de los dientes, especialmente, de la raíz.
En ocasiones, y bajo decisión del periodoncista (odontólogo especialista en el cuidado periodontal), puede estar indicada la cirugía periodontal. El objetivo de la cirugía periodontal suele ser el tratamiento de las bolsas periodontales profundas (las bolsas periodontales son espacios que se forman entre la encía y el diente donde se localizan las bacterias responsables de la destrucción periodontal). Aunque puede tener otros objetivos como la regeneración del tejido periodontal.
Estos tratamientos mecánicos deben ser combinados con un tratamiento con antisépticos. En general, se recomienda el más potente a nivel de la cavidad bucal: la clorhexidina. Su objetivo es evitar el crecimiento y desarrollo de la placa bacteriana para prevenir la aparición, de nuevo, de la enfermedad. El paciente, además, debe mejorar la higiene bucal, poniendo especial enfoque en la higiene interproximal.